O echipă de oamenii de ştiinţă din Statele Unite a folosit tehnologia 3D pentru a bioprinta ţesut biologic de tumori de cancer de sân, pe care apoi le-au tratat într-un studiu considerat inovator.
Cercetătorii de la universitatea Penn State, SUA, au imprimat cu succes în 3D tumori de cancer de sân pe care le-au tratat într-un studiu inovator pentru a înţelege mai bine acest cancer, care reprezintă una dintre principalele cauze de deces la nivel mondial.
Considerată o premieră ştiinţifică, realizarea pune bazele pentru fabricarea de precizie a modelelor tumorale. Avansarea cercetării va permite studiul şi dezvoltarea viitoare a terapiilor anticancer fără utilizarea experimentelor „in vivo” sau „pe animale”.
„Acest lucru ne va ajuta să înţelegem modul în care celulele imune umane interacţionează cu tumorile solide”, a declarat Ibrahim Ozbolat, profesor de ştiinţe inginereşti şi mecanică, inginerie biomedicală şi neurochirurgie, la Penn State, autorul principal al studiului.
„Am dezvoltat un instrument care serveşte drept platformă de testare clinică pentru siguranţa şi evaluarea cu precizie a terapiilor experimentale. Este, totodată, o platformă de cercetare pentru imunologi şi biologi pentru a înţelege cum creşte tumora, cum interacţionează cu celulele umane şi cum se răspândeşte în corp şi metastazează”.
Laboratorul prof. Ozbolat este specializat în bioimprimarea 3D a ţesuturilor biologice şi şi-a propus crearea unei game largi de ţesuturi care pot fi utilizate în cercetarea asupra sănătăţii umane.
Două articole despre munca laboratorului şi bioprintarea 3D pentru a ajuta la studiul cancerului de sân au fost publicate recent în Advanced Functional Materials şi în Biofabrication.
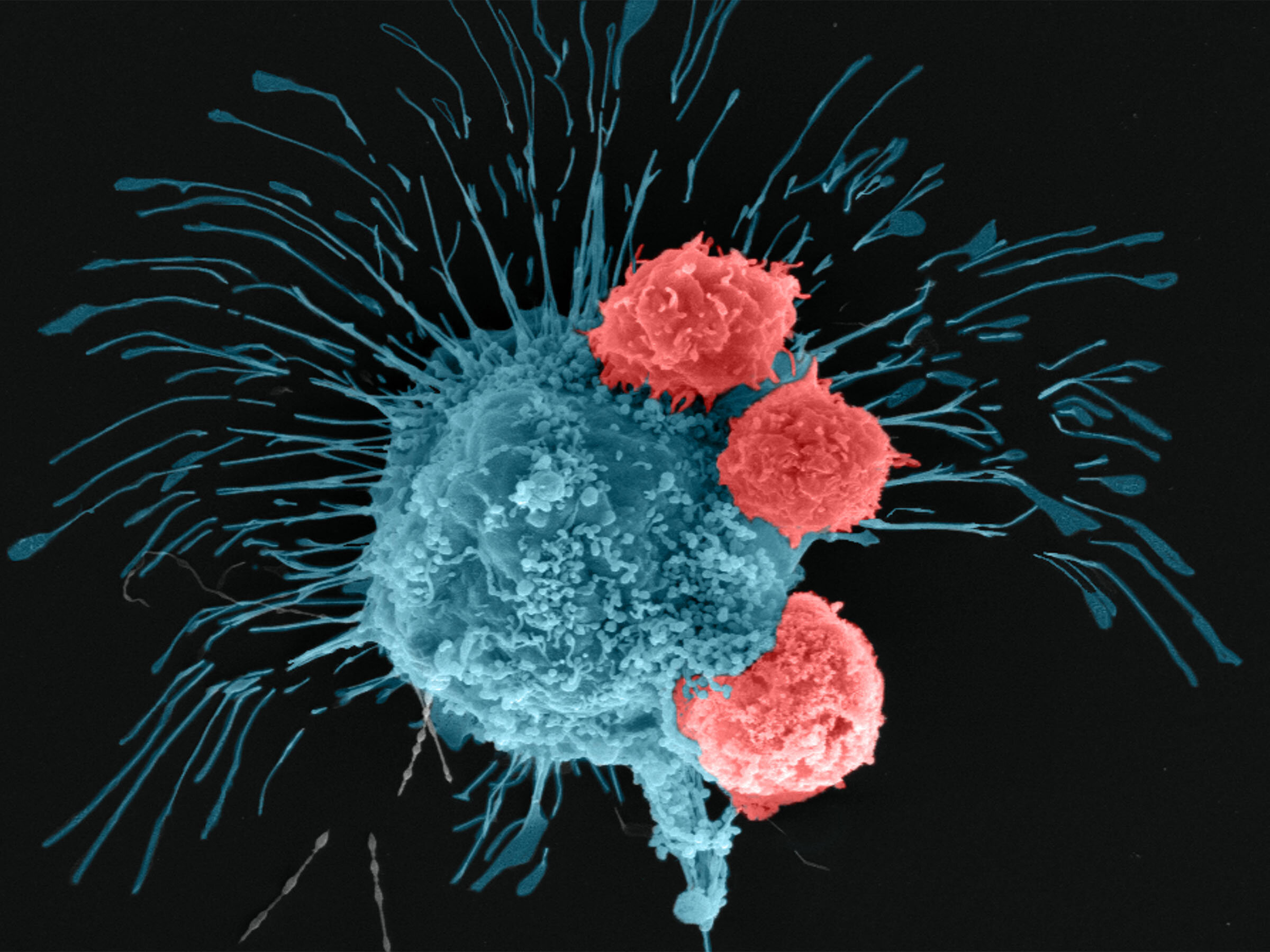
Cercetatorii au folosit o tehnică relativ nouă, numita bioprintare asistată prin aspiraţie pentru poziţionarea tridimensională de precizie a tumorilor şi crearea ţesutului. Cercetătorii au constituit apoi ţesutul într-un model la scară multiplă de tumoră mamară cu vase de sânge, vascularizată, pe care au tratat-o şi au descoperit că a răspuns la chimioterapie şi imunoterapia pe bază de celule vii.
Echipa a validat mai întâi acurateţea modelului tumoral tratându-l cu doxorubicină, un medicament chimioterapeutic pe bază de antracicline, utilizat în mod obişnuit pentru tratarea cancerului de sân.
Pentru că tumora bioprintată a răspuns la chimioterapie, cercetătorii au continuat să o trateze cu un imunoterapeutic pe bază de celule vii. Cercetătorii au folosit celule umane CAR-T, create prin editare genetică, pentru a recunoaşte şi a lupta împotriva unei forme agresive de celule de cancer de sân. După 72 de ore de circulaţie a celulelor CAR-T modificate prin tumoră, cercetătorii au descoperit că celulele din tumora bioprintată au generat un răspuns imun pozitiv şi luptau împotriva celulelor canceroase.
„Modelul nostru este realizat din celule umane, şi ceea ce facem este o versiune foarte simplificată a corpului uman”, a declarat prof. Ozbolat.
„Există multe detalii în micromediul nativ pe care nu le putem replica sau nici măcar lua în considerarea pentru replicare. Ne propunem simplitate în cadrul complexităţii. Vrem să avem o înţelegere fundamentală a modului în care funcţionează aceste sisteme – şi avem nevoie să eficientizăm procesul de creştere, pentru că nu avem timp să aşteptăm ca tumorile să crească în ritmul lor natural”, a mai precizat omul de ştiinţă.
El a explicat că, în ciuda progreselor remarcabile în tratamentul cancerului, există o lipsă de platforme pre-clinice pentru studiul agenţilor anticancer experimentali.
A trebuit să te bazezi pe studiile clinice pentru a testa eficacitatea tratamentelor limitează, în cele din urmă, punerea cu succes în practica clinică a terapiilor anticancer, a spus el.
Dezvoltarea modelelor bioprintate ar putea permite modalităţi complet noi de înţelegere a micromediului tumoral şi a răspunsului imunitar al organismului.
„Imunoterapia s-a dovedit a fi deja un tratament promiţător pentru bolile hematologice oncologice”, a spus prof. Ozbolat.
„În esenţă, celulele imune ale pacientului sunt îndepărtate şi modificate genetic pentru a fi citotoxice pentru celulele canceroase, apoi reintroduse în fluxul sanguin al pacientului. Circulaţia este esenţială, întrucât celulele modificate trebuie să se mişte în tot corpul. În cazul tumorilor, nu există acest tip de circulaţie eficientă, aşa că ne-am construit un model pentru a încerca să înţelegem mai bine cum răspund tumorile la imunoterapie”, a mai precizat savantul.
Prof. Ozbolat şi colegii săi lucrează în prezent pe tumori reale, îndepărtate chirurgical de la pacienţii cu cancer de sân.
Cercetătorii îşi propun să trateze aceste tumori derivate de la pacient cu imunoterapie pentru a vedea cum răspund.
„Acesta este un pas important în înţelegerea complexităţii bolii, şi esenţial pentru dezvoltarea de noi terapii şi terapii ţintite împotriva cancerului”, a mai precizat prof. Ozbolat.