O echipă internaţională de cercetători a cartografiat modul în care virusul HTLV-1 provoacă un tip de leucemie rară, oferind indicii despre cum ar putea opri apariţia acestui tip de cancer.
Echipa, condusă de cercetători de la Imperial College London şi Universitatea Kumamoto din Japonia, a folosit analiza unicelulară pentru a arăta modul în care virusul activează excesiv celulele T, celulele imune cu rol cheie din sânge, determinându-le să devină canceroase.
Cancerul rar, numit leucemie/limfom cu celule T adulte (ATL sau ATLL), este un tip de malignitate cu celule T periferice cauzată de un retrovirus, virusul limfotropic al celulelor T uman tip I (HTLV-1), care este asociat cu o perioadă lungă de latenţă (deseori se manifesta după mai multe decenii de la expunere). ATLL este endemică în mai multe părţi ale globului, incluzând regiunile de sud-vest din Japonia, Caraibe şi părţi ale Africii centrale, datorită distribuţiei virusului HTLV-1.
Acest tip de cancer se dezvoltă la aproximativ 5% dintre persoanele infectate cu virusul HTLV-1, dar numai câteva decenii după infecţia iniţială. HTLV-1 infectează celulele T în mod specific şi le transformă în celule leucemice, dar decalajul de timp facet extrem de dificilă determinarea modului în care are loc această transformare.
Acest tip de leucemie poate progresa lent sau agresiv, dar nu există un tratament standard pentru ATL de grad înalt, iar afecţiunea are o rată ridicată de recidivă după tratamentul cu chimioterapie şi medicamente antivirale.
Rezultatele echipei, publicate săptămâna aceasta în Journal of Clinical Investigation, arată că virusul deturnează mecanismul de activare a limfocitelor T, determinându-le să rămână timp îndelungat la un nivel ridicat de exprimare, ceea ce le face să devină treptat maligne.
„În timp ce doar un procent mic de persoane cu infecţii virale cauzate de HTLV-1 vor dezvolta leucemie/limfom cu celule T adulte, se estimează că există în jur de cinci până la zece milioane de purtători ai virusului la nivel mondial, şi în unele zone (ATL) este endemică, de exemplu, în Japonia există în jur de un milion de cazuri", spune profesorul Yorifumi Satou, virusolog la Universitatea Kumamoto care studiază HTLV-1.
„Există o mare nevoie de a înţelege modul în care virusul transformă celulele noastre T împotriva noastră în progresia spre cancer. Cercetarea noastră evidenţiază un mecanism cheie pentru această schimbare şi ne oferă noi direcţii pentru a căuta modalităţi de a interfera cu acest proces, ceea ce ar putea împiedica dezvoltarea cancerului", spune la rândul său dr. Masahiro Ono, imunolog şi biolog la Departamentul de Ştiinţe ale Vieţii de la Imperial, care şi-a pus la dispoziţie, în acest proiect, cunoştinţele despre celulele T.
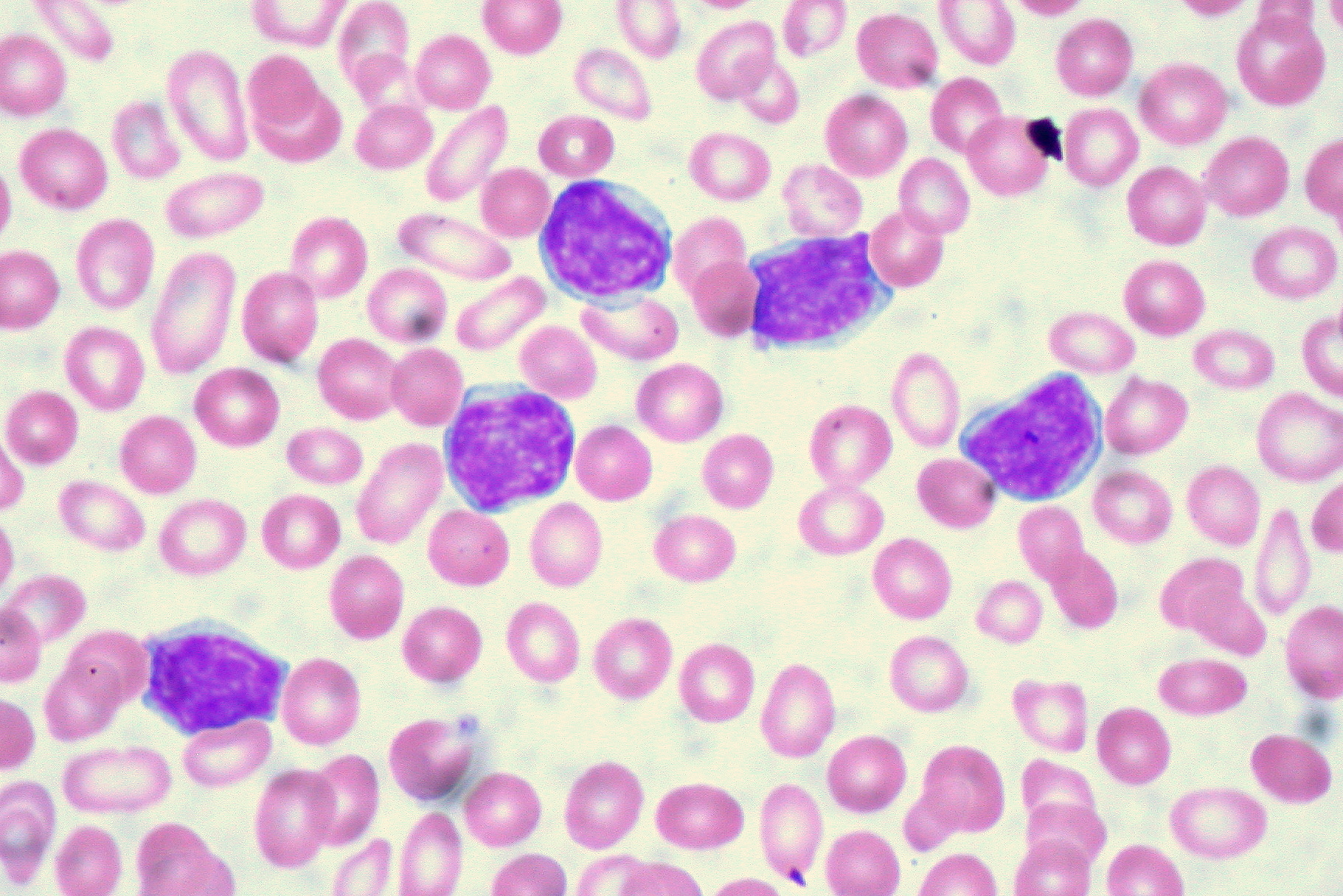
Leucemiile sunt cancere care provin din celule din sânge sau din măduva osoasă şi se caracterizează prin creşterea într-un număr foarte mare a celulelor albe anormale din sânge. Limfocitele T sunt tipuri speciale de celule albe şi sunt cruciale pentru combaterea invadatorilor din organism, cum ar fi viruşii şi bacteriile.
Virusul HTLV-1 invadează un singur tip de celulă T şi rămâne acolo într-o stare latentă, fără a elibera particule noi de virus sau a provoca efecte dăunătoare. Pentru mulţi purtători ai virusului, acest lucru nu se schimbă niciodată, dar pentru aproape 5% din populaţia purtătoare virusul se trezeşte după decenii de latenţă şi afectează funcţionarea celulelor T.
Echipa de cercetători a studiat peste 87.000 de celule T de la donatori fără virus, purtători sănătoşi ai virusului şi pacienţi cu ATL. Ei au secvenţiat ARN-ul - o formă mai simplă de ADN - din aceste celule pentru a afla cum interacţionează virusul cu celulele T.
Astfel ei au descoperit că, la persoanele care au evoluat la ATL, HTLV-1 a activat la un nivel foarte ridicat celule T infectate, determinându-le să reacţioneze exagerat şi să producă proteine în exces care să le ajute să prolifereze şi să evite sistemul imunitar, care, în mod normal ar elimina celulele impostoare mutante.
Cercetătorii cred că prin modificările suferite, celulele T hiperactive devin vulnerabile la deteriorarea ADN-ului, prin agenţi chimici sau radiaţii, accelerând, în fapt, tranziţia lor către o stare canceroasă.
Studiind în continuare procesele implicate, cercetătorii speră să găsească noi opţiuni potenţiale de tratament. „De exemplu, activarea cronică a celulelor T ar putea fi oprită de molecule care pot bloca acele căi de semnalizare care spun celulelor să se activeze. Alternativ, tratamentele ar putea viza proteinele pe care celulele T activate le creează cu scopul de a le ajuta să prolifereze", a concluzionat dr. Ono.