În ultimele decenii, imunoterapia a transformat tratamentul cancerului, oferind opţiuni eficiente pentru boli considerate odată incurabile, cum ar fi melanomul, cancerul pulmonar şi cancerul de vezică urinară. Ceea ce a început ca cercetare de laborator a trecut acum la aplicaţii clinice reale, oferind noi posibilităţi pacienţilor care se confruntă cu o serie de afecţiuni dificile.
Imunoterapia funcţionează prin utilizarea sistemului imunitar propriu al organismului pentru a elimina celulele canceroase, fie prin intensificarea generală a activităţii imunitare, fie prin vizarea căilor specifice de recunoaştere, atac şi distrugere a acestor celule.
Deşi imunoterapia a făcut progrese remarcabile în tratarea pacienţilor, persistă provocări semnificative, principala fiind capacitatea cancerului de a se sustrage sistemului imunitar, modificându-şi celulele pentru a evita detectarea şi suprimând răspunsurile imunitare prin crearea unui micro-mediu tumoral imun-evaziv.
Ca urmare, un număr substanţial de pacienţi nu răspund la terapiile actuale cum se întâmplă în cazul celor afectaţi de melanom (mai mult de 50%), cea mai agresivă formă de cancer de piele.
Modul în care cancerul se sustrage răspunsului imunitar rămâne necunoscut, în mare parte din cauza cascadei complexe de evenimente moleculare din interacţiunile dintre cancer şi celulele imunitare. Înţelegerea nuanţelor acestor procese este esenţială pentru dezvoltarea unor terapii mai eficiente.
O echipă internaţională de cercetători a integrat acum instrumente de ultimă oră, inclusiv modele de şoareci cu melanom, secvenţierea ARN la nivelul unei singure celule şi tehnologii avansate de genetică funcţională şi imagistică, pentru a depăşi limitele cunoştinţelor actuale cu privire la rolul sistemului imunitar în lupta împotriva cancerului.
Studiul, condus de Anna Obenauf, cercetător senior şef la Institutul de Cercetare în Patologie Moleculară (IMP), unul dintre cele mai importante institute de biologie moleculară din Europa, din cadrul Vienna BioCenter, şi publicat miercuri în revista Nature, dezvăluie un tip suplimentar de celulă imunitară implicată în stimularea răspunsului imun împotriva cancerului, deschizând posibilităţi pentru noi strategii de stimulare a imunoterapiei şi, eventual, de extindere a beneficiilor acesteia la mai mulţi pacienţi.
Rescrierea ciclului imunităţii împotriva cancerului
Cercetătorii care studiază apărarea antitumorală a organismului se referă adesea la „ciclul imunităţii la cancer” - o serie de etape prin care celulele imunitare recunosc şi elimină celulele canceroase. În centrul acestui ciclu se află celulele T, principalele celule ale sistemului imunitar care luptă împotriva cancerului. Dar celulele T nu funcţionează singure; ele se bazează pe activarea din partea altor celule imunitare, în special a celulelor purtătoare de antigen (APC), cum ar fi celulele dendritice - principalii activatori ai celulelor T.
Procesul începe atunci când celulele canceroase eliberează fragmente de proteine, sau antigene, care sunt captate de APC. Aceste celule prezintă antigenele celulelor T, „pregătindu-le” efectiv să recunoască celulele canceroase ca ţinte. Odată activate în ganglionii limfatici, celulele T se deplasează la locul tumorii pentru a o distruge, eliberând noi antigene care repornesc ciclul de activare imunitară.
„Ciclul imunităţii împotriva cancerului, aşa cum îl înţelegem astăzi, este de fapt incomplet - ne lipseşte etapa crucială de reactivare a celulelor T în cadrul micro-mediului tumoral”, explică Anais Elewaut, coautor principal al studiului şi student în cadrul programului de doctorat Vienna BioCenter.
„Am descoperit că, atunci când celulele T ajung în tumoră, acestea au încă nevoie de activare suplimentară din partea altor celule imunitare pentru a fi pe deplin eficiente”.
Pentru a identifica componentele lipsă din acest proces, oamenii de ştiinţă au folosit modele celulare puternice pentru a investiga factorii care fac cancerul sensibil la cele mai comune imunoterapii.
Laboratorul IMP a generat două modele de linii celulare de melanom derivate de la şoareci, care răspund diferit la terapiile utilizate în mod obişnuit: unul care răspunde bine atât la imunoterapie, cât şi la terapia ţintită, care aplică substanţe destinate anumitor celule canceroase; celălalt rezistent la ambele tipuri de tratament.
Cu acest sistem, laboratorul a putut compara îndeaproape răspunsurile la tumorile rezistente, pentru a înţelege care sunt factorii-cheie care determină dacă un tratament va reuşi sau va eşua.
Echipa a analizat mai întâi mediul tumoral în ambele modele prin profilarea expresiei genelor la nivelul celulelor individuale, apoi a sortat şi cuantificat tipurile de celule imune pe baza markerilor specifici de pe suprafaţa acestora.
„Am fost foarte interesaţi când am observat o mulţime de monocite în tumorile receptive comparativ cu cele rezistente. Monocitele sunt un tip de celule imune despre care nu s-a raportat niciodată că ar juca un rol în stimularea celulelor T”, explică Elewaut.
Până acum, cercetătorii au considerat celulele dendritice ca principalii activatori ai celulelor T, trecând cu vederea rolul altor celule imunitare. În schimb, modelul rezistent avea puţine monocite, dar era plin de macrofage supresive, despre care se ştie că inhibă răspunsurile imune.
„Se credea că monocitele joacă un rol limitat în imunitatea împotriva cancerului”, explică Guillem Estivill, coautor principal al studiului şi student în cadrul programului de doctorat Vienna BioCenter. „Acum arătăm cum prezenţa sau absenţa acestor celule imunitare specifice poate duce la rezultate foarte diferite ale tratamentului”.
În timp ce celulele dendritice sunt esenţiale pentru demararea ciclului imunitar împotriva cancerului în ganglionul limfatic, atât celulele dendritice, cât şi monocitele sunt necesare pentru a activa complet celulele T în tumoră.
Oamenii de ştiinţă au descoperit că monocitele pot „împrumuta” direct părţi ale celulelor canceroase, inclusiv antigene, şi le pot prezenta celulelor T. Acest proces, denumit „travestire (cross-dressing)”, permite monocitelor să reactiveze celulele T, ceea ce le stimulează funcţia de recunoaştere şi atac a celulelor canceroase.
Acest studiu arată, de asemenea, modul în care celulele canceroase se sustrag imunităţii, îngreunând menţinerea activării şi performanţa eficientă a celulelor T. Celulele canceroase cresc producţia moleculei prostaglandină E2, care blochează acţiunea atât a monocitelor, cât şi a celulelor dendritice. Simultan, celulele canceroase scad producţia de interferoni - molecule care stimulează activitatea imunitară - slăbind astfel şi mai mult capacitatea sistemului imunitar de a lupta împotriva tumorii.
„Am văzut că restabilirea nivelului acestor molecule readuce celulele T la acţiunea lor de ucidere a cancerului prin activarea monocitelor”, explică Estivill.
Pornind de la această descoperire, o strategie promiţătoare va fi utilizarea inhibitorilor COX, cum ar fi aspirina - medicamente care blochează enzima ciclooxigenază (COX), responsabilă de producerea moleculelor care provoacă inflamaţii, cum ar fi prostaglandina E2. În plus, stimularea producţiei de interferon ar putea spori capacitatea sistemului imunitar de a combate cancerul. Aceste abordări ar putea fi combinate cu imunoterapiile existente, oferind noi instrumente împotriva cancerelor care sunt în prezent rezistente la tratament.
Descoperirile fac din monocite ţinte promiţătoare pentru stimularea imunoterapiilor, cu perspective care au potenţialul de a aduce beneficii unei game largi de pacienţi afectaţi de cancere cu căi moleculare similare melanomului. Acestea includ cancerul pulmonar, pancreatic şi colorectal.
Cercetările viitoare se vor concentra pe explorarea modului în care are loc stimularea celulelor T cu monocite şi alte celule imunitare în diferite forme de imunoterapie.
Aceste cunoştinţe ar putea dezvălui noi modalităţi de a depăşi rezistenţa la imunoterapii.
„Studiile clinice care combină inhibitorii COX şi imunoterapia sunt în pregătire. Şi am identificat deja strategii pentru a le spori eficacitatea”, spune Anna Obenauf.
„Scopul nostru este să aprofundăm înţelegerea mecanismelor imunităţii antitumorale. Sperăm că acest lucru ne va ajuta să depăşim rezistenţa în cazul mai multor pacienţi, făcând din imunoterapia cancerului o opţiune viabilă pentru o gamă mai largă de pacienţi”, a concluzionat cercetătoarea.
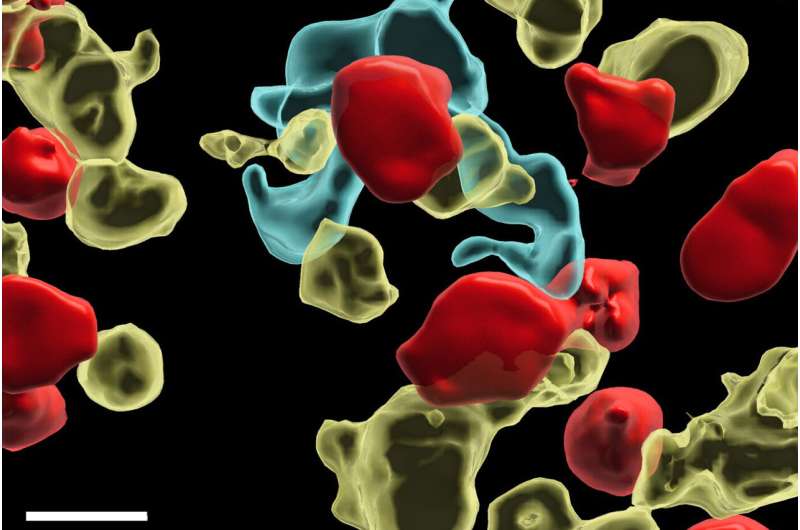
Foto: Imagine computerizată care arată celulele T (roşu) interacţionând cu monocitele (galben) şi celulele dendritice (albastru) în micro mediul tumoral. Aceste interacţiuni ajută celulele T să se maturizeze complet şi să ţintească şi să ucidă în mod eficient celulele canceroase. Bara de scară (albă) reprezintă 10 micrometri (µm), indicând dimensiunea regiunilor tumorale prezentate. Credit: Laboratorul Obenauf, IMP