Genunchiul este o articulaţie foarte complexă şi expusă riscului apariţiei mai multor afecţiuni de cauze variate. Alături de durerile de spate, durerea de genunchi reprezintă una dintre cele mai des întâlnite acuze ale pacienţilor.
Durerea de genunchi este o problemă comună şi frecventă, care afectează oameni de toate vârstele, cauzele durerii variind de la suprasolicitarea articulaţiei, accidente sau traumatisme până la afecţiuni medicale cronice.
Articulaţia genunchiului este supusă zilnic susţinerii greutăţii corpului şi, cu ajutorul structurilor care o formează (oase, tendoane, ligamente, cartilaje), permite realizarea tuturor acţiunilor motorii (alergare, săritură, mişcări de rotaţie, etc.).
Caracteristicile durerilor de genunchi
În funcţie de structura anatomică afectată, durerea apărută la nivelul articulaţiei genunchiului poate avea anumite caracteristici, precum:
- Localizarea – durerea poate apărea într-un punct fix sau pe întreaga suprafaţă articulară;
- Intensitatea durerii poate varia de la o intensitate nesemnificativă, care nu perturbă activitatea zilnică, la o intensitate moderată, pacientul desfăşurând activităţile zilnice cu dificultate, până la o intensitate mare, durerea fiind invalidantă.
- Periodicitatea apariţiei durerii – dimineaţa sau seara sau în timpul efectuării activităţilor fizice.
- Durerea poate fi intermitentă sau permanentă.
De asemenea, pe lângă sindromul dureros, la nivelul articulaţiei genunchiului în funcţie de cauză pot apărea şi alte semne şi simptome specifice, precum edemul, eritemul, impotenţa funcţională, afectarea mobilităţii articulaţiei, imposibilitatea sprijinului pe membrul cu articulaţia afectată.
Cauzele durerii de genunchi
Afecţiunile articulare care generează sindromul dureros la nivelul genunchiului pot proveni din cauze acute şi cronice.
Din categoria cauzelor acute, denumite şi traumatice, fac parte:
- Fracturi ale oaselor care compun articulaţia. În astfel de cazuri durerea este de intensitate mare şi se asociază cu modificări ale aspectului genunchiului şi impotenţă funcţională.
- Entorse (sunt leziuni de intensitate semnificativ mai scăzută decât în cazul fracturilor). În cazul entorselor durerea apare atât în repaus cât şi în mişcare, apare edemul iar mobilitatea articulaţiei este afectată.
- Luxaţii (sunt leziuni superioare entorselor). În cazul luxaţiilor durerea este de intensitate mare şi adesea sunt afectate şi vasele sanguine de la nivelul genunchiului, necesitând tratament chirurgical.
- Leziunile de menisc (Meniscul este o formaţiune cartilaginoasă în interiorul articulaţiei genunchiului, cu rol de amortizor, ce protejează suprafaţa articulară. În fiecare articulaţie a genunchiului sunt două astfel de structuri – menisc intern şi extern). În astfel de cazuri durerea poate fi accentuată de mişcare iar pacientul poate acuza blocaje ale genunchiului. Tratamentul leziunilor de menisc este întotdeauna chirurgical şi exclusiv minim invaziv (artroscopic).
Cauzele cronice de obicei provoacă o durere articulară de lungă durată, de intensitate variabilă şi accentuată la mişcare. Afecţiunile cronice implicate în apariţia durerii de genunchi sunt:
- Artroza – este o boală cu caracter degenerativ asociată înaintării în vârstă şi afectează şi alte articulaţii (umăr, şold, coloana vertebrală); Pe lângă durere poate asocia rigiditate, cracmente şi impotenţă funcţională.
- Leziuni degenerative ale cartilajului;
- Inflamaţii cronice: artrita, tendinita sau bursita.
- Boli autoimune: poliartrita reumatoidă, boala mixtă a ţesutului conjunctiv, lupus eritematos sistemic, sindromul Sjogren, etc.
- Boli metabolice: osteoporoza, boala Paget.
Factori de risc în apariţia durerii de genunchi
Factorii care pot favoriza apariţia simptomatologiei dureroase, sunt numeroşi şi sunt de asemenea importanţi în evaluarea medicală a pacientului pentru stabilirea cauzei şi pentru abordarea terapeutică ulterioară:
- Obezitate;
- Istoricul medical al pacientului şi antecedente traumatice la nivelul genunchiului;
- Atrofie musculară;
- Exerciţii fizice intense care presupun multe sărituri.
Diagnosticul de certitudine
Având în vedere variabilitatea cauzelor ce pot provoca sindrom algic la nivelul articulaţiei genunchiului, în special când durerea nu dispare spontan după un repaus prelungit, se impune vizita la medic pentru evaluare şi pentru investigaţii specifice.
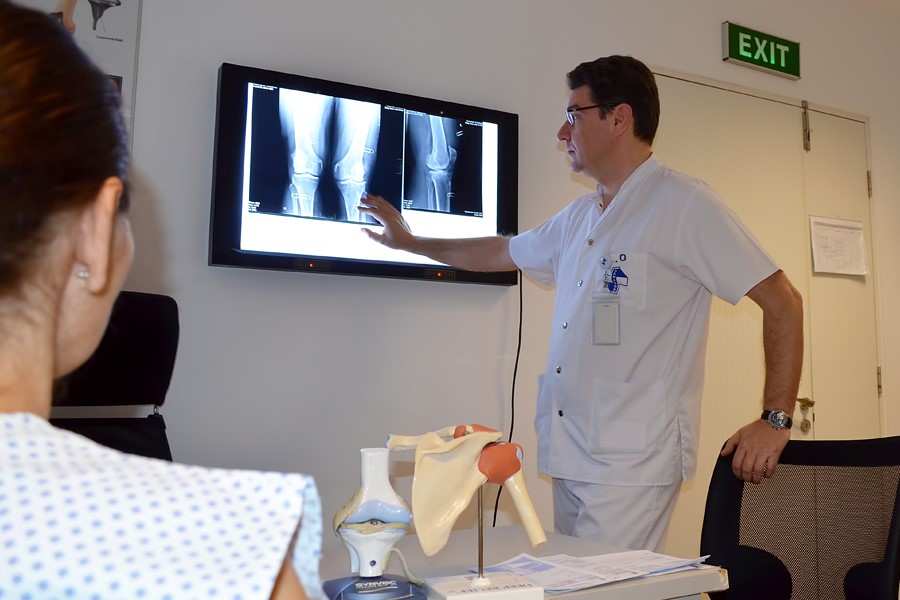
Evaluarea iniţială în cazul durerii de genunchi se realizează de către medicul specialist în ortopedie şi traumatologie, printr-o anamneză minuţioasă, examinare clinică şi ulterior investigaţii imagistice avansate. În funcţie de complexitatea cazului, vârsta pacientului şi potenţialele afecţiuni asociate, examinarea clinică se realizează multidisciplinar de către medicul ortoped şi medicul specialist în reumatologie.
În cazul în care se ridică suspiciunea unei afecţiuni reumatologice, investigaţiile se completează cu analize de laborator.
Investigaţiile imagistice necesare evaluării articulaţiei genunchiului includ:
- Radiografia – poate identifica eventuale fracturi osoase şi modificări degenerative ale genunchiului.
- Rezonanţa magnetică nucleară – în cazul suspicionării unei leziuni de menisc sau a unei leziuni ligamentare, rezonanţa magnetică nucleară este extrem de utilă în evaluarea ţesuturilor moi ale articulaţiei genunchiului.
Tratamentul durerii de genunchi
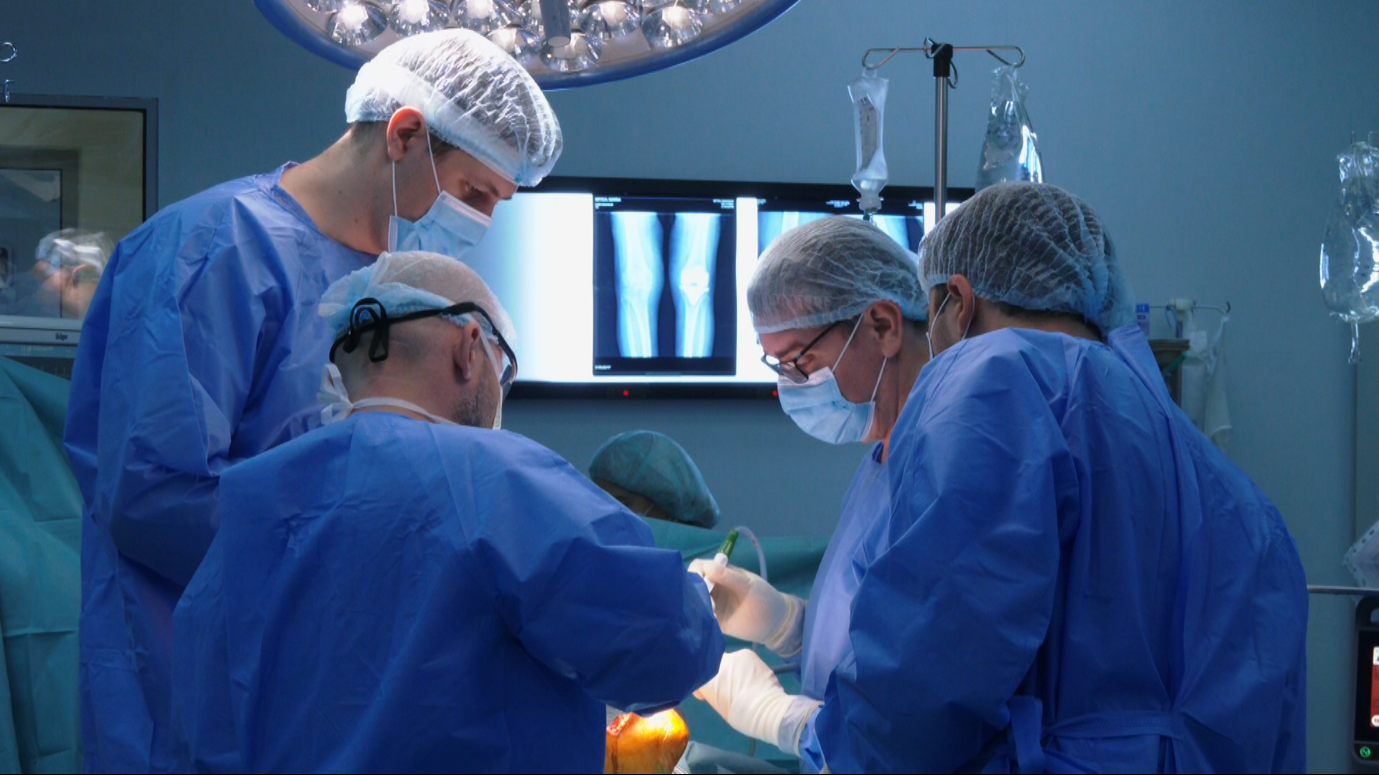
În urma stabilirii diagnosticului de certitudine ulterior evaluării medicale şi investigaţiilor specifice se stabileşte conduita terapeutică optimă. Astfel, în funcţie de caz, tratamentul poate include: tratament chirurgical, tratament medicamentos sau fizioterapie şi recuperare medicală.
Tratamentul chirurgical al articulaţiei genunchiului poate fi minim invaziv, artroscopic, în cazul leziunilor de menisc sau de ligamente, sau poate fi o intervenţie mai laborioasă, precum protezarea articulaţiei (artroplastia) în cazul gonartrozei avansate.
În cazul afecţiunilor de natură reumatologică, tratamentul are abordări multiple şi poate fi medicamentos sub formă de terapie biologică, de recuperare sau se poate baza pe terapii complementare.
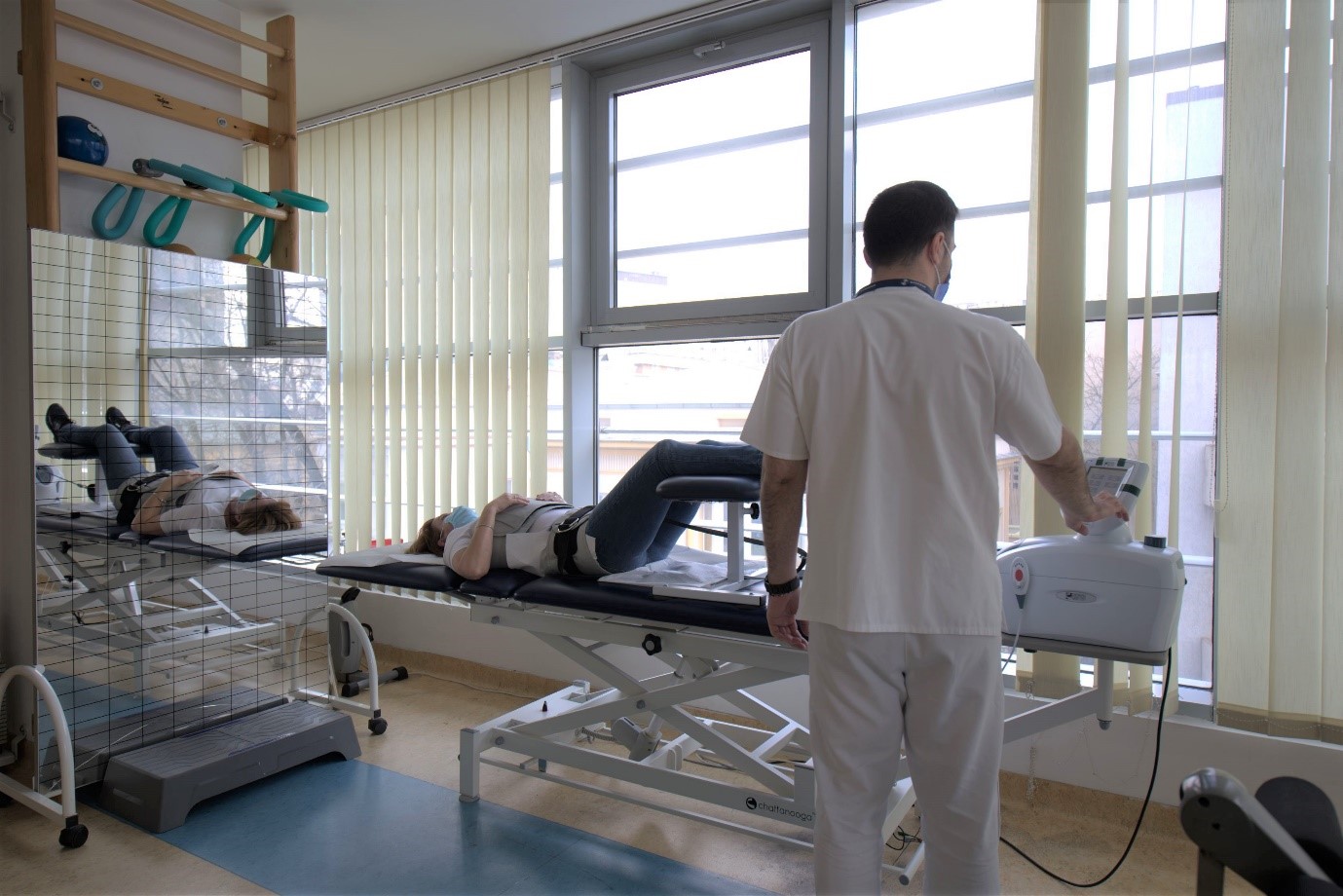
Programele de recuperare medicală, aplicate chiar şi în fazele avansate ale bolii, pot menţine sau chiar restabili capacitatea motorie a articulaţiei, mobilitatea şi independenţa pacientului.
Principalele proceduri medicale care pot îmbunătăţi starea fizică a pacienţilor sunt fizioterapia, kinetoterapia şi masajul terapeutic. S-a demonstrat faptul că o strategie de recuperare orientată spre beneficiul pacientului implică utilizarea a mai multor proceduri medicale specializate. Efectele pozitive ale serviciilor de recuperare medicală se observă prin îmbunătăţirea calităţii vieţii.
Abordarea durerii de genunchi la SANADOR
La Spitalul Clinic SANADOR pacienţii au acces la o gamă largă de servicii medicale avansate atât în regim programat, la consulturi de specialitate de ortopedie şi traumatologie cât şi în regim de urgenţă în cazul unor traumatisme ce necesită asistenţă medicală imediată prin intermediul Compartimentului de primiri urgenţe, unde îşi desfăşoară activitatea o echipă medicală specializată, cu 21 de linii de gardă disponibile pentru orice situaţie.
Pentru stabilirea diagnosticului de certitudine în cazul suspicionării unei afecţiuni reumatologice, la SANADOR pacienţii beneficiază de o abordare multidisciplinară prin colaborarea eficientă între medicii specialişti de ortopedie şi traumatologie cu medicii specialişti în reumatologie, precum şi de accesul la investigaţii avansate în vederea stabilirii diagnosticului şi tratamentului de specialitate:
- Analize de laborator pentru cuantificarea procesului inflamator;
- Evaluarea metabolismului osos;
- Evaluarea bolilor reumatismale prin markeri genetici specifici;
- Examinări de radiologie convenţională (radiografii musculoscheletale, articulare);
- Investigaţii de imagistică medicală (CT, RMN, osteodensitometrie) realizate cu aparatură medicală de ultimă generaţie.
SANADOR oferă servicii medicale de recuperare medicală personalizate, la cele mai înalte standarde, într-un mediu modern şi confortabil. Procedurile medicale (fizioterapie, kinetoterapie, masaj terapeutic) se efectuează în cadrul Spitalului Clinic SANADOR, după un plan de tratament bine stabilit de către medicul specialist, în funcţie de stadiul bolii şi de afecţiunile coexistente.
În cadrul Compartimentului de Recuperare Medicală SANADOR, pacienţii pot beneficia de şedinţe de:
- Electroterapie – terapie TECAR (Transfer Energetic şi Rezistiv)
- Laserterapie de frecvenţă înaltă (HIL)
- Terapie electromagnetică – Sistemul Superinductiv (SIS)
- Terapie cu ultrasunete sau crioultrasunet
- Masaj terapeutic - limfodrenaj mecanic
- Împachetări – aplicaţii de parafină
- Kinetoterapie - elongaţii pentru coloana cervicală sau lombară, kinesio taping
La SANADOR planul de tratament este luat de comun acord cu pacientul, pentru a-l ajuta să îşi menţină motivaţia pe parcursul acestuia. Medicii specialişti în Medicină fizică şi de reabilitare construiesc o relaţie pozitivă medic-pacient pentru ca pacientul să poată face faţă mai bine stresului şi bolii, dar şi pentru a-l ajuta să păstreze obiceiuri noi, sănătoase.





