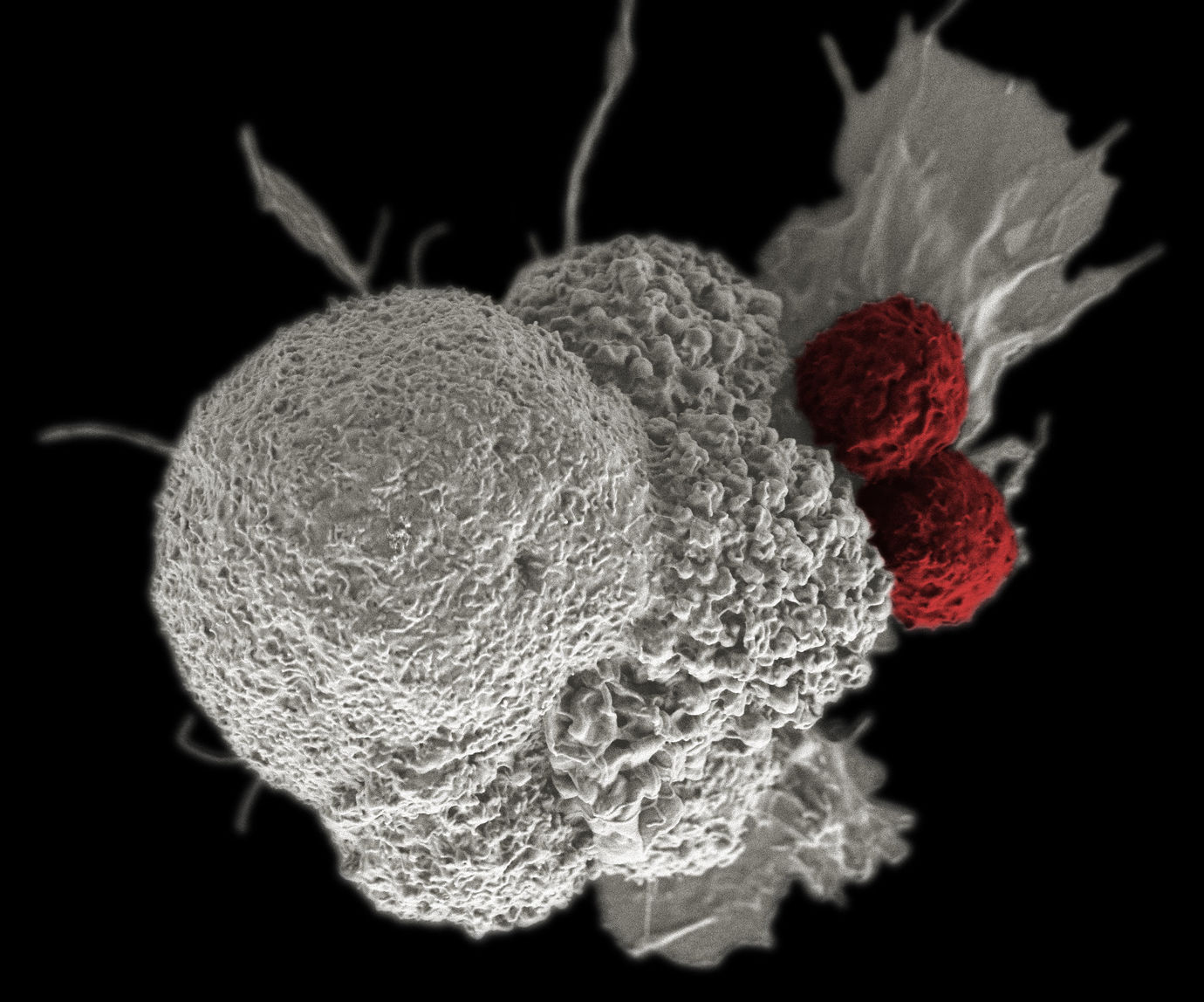
Imunoterapiile au dovedit rezultate bune în special în tratarea cancerelor sângelui, dar au fost mai puţin promiţătoare în cazul tumorilor solide. Acum, oamenii de ştiinţă au reuşit să reproiecteze celulele imune pentru a le putea activa cu lumină albastră, făcându-le capabile să penetreze şi să ucidă şi tumorile solide.
Imunoterapiile care mobilizează propriul sistem imunitar al unui pacient pentru a lupta împotriva cancerului au devenit un pilon al tratamentului împotriva cancerului.
Aceste tratamente, inclusiv terapia cu celule CAR T, au avut rezultate bune în cancere precum leucemiile şi limfoamele, dar rezultatele au fost mai puţin promiţătoare în cazul tumorilor solide.
O echipă condusă de cercetători de la Colegiul american de medicină Penn State a reproiectat celulele imunitare astfel încât acestea să poată penetra şi ucide tumorile solide cultivate în laborator.
Ei au creat un comutator biologic activat de lumină care controlează funcţia proteinelor asociate cu structura şi forma celulelor şi l-au încorporat în celulele ucigaşe naturale, un tip de celule imunitare care luptă împotriva infecţiilor şi tumorilor.
Atunci când aceste celule sunt expuse la lumină albastră, ele se transformă şi pot migra apoi în sferoizii tumorali - tumori 3D cultivate în laborator din linii celulare umane sau de şoarece - ucigând celulele tumorale.
Această nouă abordare ar putea îmbunătăţi imunoterapiile bazate pe celule, au declarat cercetătorii.
Descoperirile sunt publicate săptămâna aceasta în revista Proceedings of the National Academy of Sciences - PNAS.
Cercetătorii au depus, de asemenea, o cerere de brevetare a tehnologiei descrise în lucrare.
„Această tehnologie este complet diferită. Este asemănătoare terapiei cu celule CAR T, dar aici, principiul director este capacitatea celulelor de a se infiltra în tumori”, a declarat luni autorul principal Nikolay Dokholyan, profesor de biochimie şi biologie moleculară la Colegiul de medicină Penn State, într-un comunicat.
De la aprobarea terapiei cu celule CAR T, în 2017, aceasta a demonstrat rezultate încurajatoare pentru unele tipuri de cancer, în special pentru cancerul de sânge.
Celulele T, (celule albe din sistemul imunitar), sunt prelevate de la un pacient şi reproiectate pentru a produce o proteină pe suprafaţa lor care se leagă de o proteină ţintă specifică pe celulele canceroase. Atunci când celulele CAR T sunt infuzate înapoi în pacient, acestea omoară celulele canceroase care prezintă respectiva proteină ţintă.
Cu toate acestea, terapia cu celule CAR T are mai puţin succes în tratarea tumorilor solide, care reprezintă aproximativ 90% din cancerele umane adulte şi 40% din cancerele infantile, a precizat prof. Dokholyan.
Celulele imune nu se pot infiltra în reţeaua densă de proteine şi alte celule din jurul tumorii, iar mediul ostil le inhibă abilităţile de combatere a tumorii.
În plus, diversitatea enormă dintre tumorile solide face dificilă identificarea unei proteine ţintă specifice de atacat.
Pentru a îmbunătăţi imunoterapiile pe bază de celule pentru tumorile solide celulele imunitare trebuie să fie capabile să ocolească apărarea tumorii solide, spun cercetătorii.
Echipa a proiectat şi testat o versiune controlată de lumină a septinei-7, o proteină internă esenţială pentru menţinerea citoscheletului unei celule - structura care menţine forma şi organizarea celulară.
Ei au inserat un domeniu sensibil la lumină în septin-7 pentru a crea ceea ce echipa a numit „un reglator alosteric”.
Partea sensibilă la lumină a proteinei este situată departe de locul activ al proteinei şi nu interferează cu structura şi funcţia acesteia până când nu este declanşată. Domeniul este sensibil la lumina albastră, care activează şi dezactivează funcţia proteinei.
Cercetătorii de la Penn au reproiectat apoi celulele imune ucigaşe naturale umane cu proteina septin-7 sensibilă la lumină.
În prezenţa luminii albastre, cercetătorii au observat că funcţia normală a septinei-7 a fost întreruptă.
De asemenea, celulele au prezentat o formă mai alungită, fusiformă şi proeminenţe mai mari care se extind spre exterior, care ajută celula să interacţioneze cu mediul înconjurător şi să se deplaseze dintr-un loc în altul.
„Chiar dacă celulele ucigaşe naturale sunt mici, de aproximativ 10 micrometri, la activarea acestei proteine cu lumină albastră, celulele imunitare şi-au schimbat forma şi se pot înghesui în găuri minuscule de aproximativ trei micrometri. Acest lucru este suficient pentru a se infiltra în sferoizii tumorali şi a-i ucide din interior”, a declarat prof. Dokholyan.
Cercetătorii au testat celulele imunitare natural killer/ucigaşe (NK) reproiectate pe două tipuri de sferoizi tumorali solizi, unul creat cu celule de cancer de sân uman şi celălalt cu celule de cancer cervical uman (cancer de col uterin).
În termen de şapte zile, acestea au ucis celulele tumorale.
În schimb, celulele natural killer care nu fuseseră reproiectate au atacat sferoidul tumoral din exterior, dar nu au reuşit să pătrundă în tumoră. În cele din urmă, tumora a continuat să crească.
De asemenea, cechipa de la Penn a reproiectat celulele imunitare de la şoareci şi le-au testat cu sferoizi tumorali produşi din celule de melanom de şoarece.
Deşi rezultatele au fost robuste, prof. Dokholyan a subliniat că această reuşită se află încă în stadii preliminare şi că sunt necesare mai multe cercetări pentru a evalua această tehnologie pentru o potenţială utilizare terapeutică.
Prfofesorul şi echipa sa urmează să exploreze în continuare alte indicii de activare care ar putea modula funcţia proteinelor şi comportamentul celular.
Celule imune mieloide alături de celulele roşii din sânge într-o micrografie electronică a sângelui uman. Credit: Institutul Naţional al Cancerului (NIH) din Statele Unite